Cinco anos depois de o Brasil fazer a primeira
campanha nacional de vacinação contra o Papilomavírus Humano (HPV) e de
disponibilizar a vacina gratuitamente no Sistema Único de Saúde (SUS), apenas
48,7% das meninas entre 9 a 14 anos no país – a população-alvo recomendada pela
Organização Mundial de Saúde (OMS) – foram imunizadas.
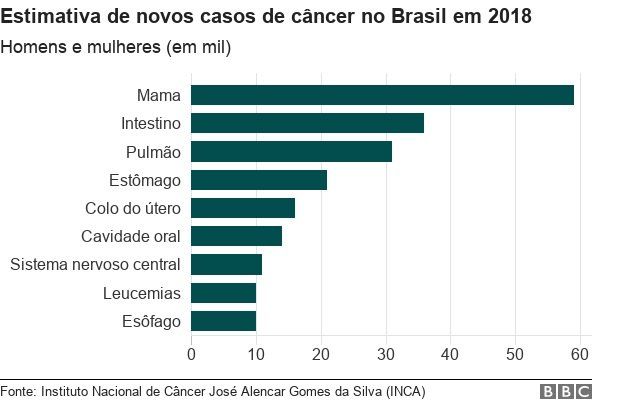
O HPV é responsável por 99% dos casos câncer de
colo de útero, o terceiro mais frequente entre as mulheres no Brasil, o quarto
que mais mata – e um dos poucos que pode ser prevenido com vacina.
São mais de 100 tipos de vírus, dos quais 13 são
considerados de alto risco, podendo causar, além dos tumores cervicais, câncer
de ânus, vulva, vagina e de pênis. Altamente contagioso, muitas vezes
assintomático e sem cura, ele é transmitido principalmente durante a relação
sexual sem proteção.
O vírus está presente em mais da metade população
brasileira sexualmente ativa. Pesquisa realizada pela Associação Hospitalar
Moinhos de Vento em parceria com o Ministério da Saúde mostrou que 54,6% dos
indivíduos entre 16 e 25 anos no país têm HPV. Divulgada no fim do ano passado,
a análise teve a participação de 5,8 mil mulheres e 1,8 mil homens de todas as
regiões.
Países como a Austrália conseguiram reduzir a
prevalência do HPV na população para cerca de 1% e estão perto de erradicar o
câncer de colo de útero. Em vizinhos como o Chile, a cobertura da vacina passa
de 70%.
Em 2013, o Brasil fez uma grande parceira
público-privada para nacionalizar o processo de fabricação da vacina e, no ano
seguinte, iniciou a campanha pelo SUS em escolas de todo o país.
De lá para cá, contudo, a taxa de cobertura para as
duas doses, essenciais para a imunização, não passou de 50%. No ano passado,
esse percentual chegou a 48,7%. A campanha deste ano começou em março e, a
partir de setembro, o SUS começa a aplicar a segunda dose.
Vacinar adolescentes é mais difícil do que imunizar
as crianças, muitas vezes encaminhadas para o posto de saúde diretamente pelo
pediatra, destacam médicos consultados pela BBC News Brasil.
Há a questão do receio dos efeitos colaterais –
neste caso, alergias leves aos componentes do medicamento –, a mistura entre o
"medo de agulha" e a sensação de que a doença é algo distante e, no
caso específico do HPV, a visão distorcida de alguns pais de que a vacinação
poderia dar início precoce à vida sexual dos filhos.
Para infectologistas e especialistas em HPV, contudo,
a principal razão para que o país esteja longe da meta de 80% de cobertura foi
a saída da vacinação das escolas.
Da escola para o posto de saúde - Em 2014, o lançamento da campanha foi feito nos colégios,
onde aconteceram as rodadas da primeira dose – com cobertura de mais de 100%.
Em setembro daquele ano, porém, a segunda rodada de imunização foi transferida
para os postos de saúde, onde se mantém até hoje.
"É muito difícil levar o adolescente à sala de
vacinação", pondera Isabella Ballalai, presidente da Sociedade Brasileira
de Imunizações (SBIm).
As razões vão desde as particularidades da própria
faixa etária, para a qual o câncer é uma realidade distante – e que, ao
contrário das crianças menores, já consegue dizer "não" aos pais –,
até as dificuldades práticas, como o horário de funcionamento dos postos de
saúde, em geral de segunda a sexta, em horário comercial.
Apesar de não ser obrigatória por lei, a maioria
dos postos exige a presença de um responsável para vacinar o adolescente, diz
Ballalai. Para que a cobertura chegue à meta de 80% estabelecida pelo
Ministério da Saúde, que proporcionaria redução significativa dos casos de
câncer e da incidência de verruga genital, por exemplo, a imunização deveria
voltar para as escolas, ela destaca, como fazem Austrália e Chile – este
último, convidado da próxima Jornada Nacional de Imunizações, organizado pela
SBIm, para compartilhar sua experiência.
"Enquanto a vacinação não for para dentro da
escola, a gente não vai aumentar a cobertura", concorda Rosana Richtmann,
médica do Instituto de Infectologia Emílio Ribas.
'Dificuldade operacional' - A coordenadora do Programa Nacional de Imunizações (PNI) do
Ministério da Saúde, Carla Domingues, afirma que o desempenho do Brasil está de
acordo com a média global de cobertura contra o HPV, entre 50% e 70%, segundo
ela.
Casos como o da Austrália são "exceções",
porque "estão fazendo vacinação eminentemente nas escolas". A
dificuldade para repetir a fórmula no Brasil, ela diz, passa pela falta de
estrutura dos municípios, que têm a competência de vacinar a população.
As secretarias municipais de saúde, afirma,
precisariam de "equipes volantes" para ir às escolas, sem depender
dos profissionais dos postos de saúde, que muitas vezes já trabalham além da
capacidade. "Muito município não tem dinheiro para fazer essas contratações
e outros nem podem, por causa dos limites da Lei de Responsabilidade
Fiscal", ressalta.
O Ministério da Educação (MEC) "já foi uma
resistência, hoje não é mais", e atua em conjunto com a Saúde no âmbito do
Programa de Saúde na Escola. "A dificuldade é operacional mesmo",
afirma a coordenadora.
Ela destaca, contudo, que elevar a cobertura da
vacina continua entre as prioridades do PNI e que a pasta mantém diálogo com os
municípios, além das campanhas para esclarecer e alertar a população sobre a importância
da imunização.
O desempenho aquém do esperado fez com que, no ano
passado, 900 mil vacinas destinadas à população-alvo – meninas entre 9 a 14
anos e meninos entre 11 a 14 anos – quase vencessem.
Para evitar que isso acontecesse, diz Domingues, o
SUS ampliou a idade máxima para imunização gratuita e vacinou homens e mulheres
de até 26 anos.
O caso de sucesso da Austrália contra o HPV - A Austrália é o primeiro candidato a erradicar o câncer de
colo de útero nas próximas décadas, de acordo com a International
Papillomavirus Society (IPS), organização internacional que reúne médicos
especialistas em HPV.
A campanha começou em 2007, com vacinação de
meninas nas escolas. Cinco anos depois, a incidência de verrugas genitais na
população já havia reduzido em 90%, destaca o médico brasileiro Edison Natal
Fedrizzi, membro do IPS.
Em
2013, os meninos foram incluídos na campanha e, em 2015, a incidência de HPV
entre mulheres de 18 a 24 anos despencou de 22,7%, registrado dez anos antes,
para 1,1%. "É inaceitável a gente ainda ter morte por câncer de colo
de útero no Brasil, uma doença que se previne com vacina", destaca o
especialista.
A imunização dos adolescentes, ele destaca, tem
três grandes benefícios. Primeiro, a resposta imunológica é melhor que a dos
adultos – a partir dos 15 anos, a recomendação é de não apenas duas, mas três
doses. A probabilidade de exposição prévia ao vírus, por sua vez, é pequena – e
a vacina é inócua nos casos em que a pessoa já está contaminada. Depois, o
custo para o sistema de saúde, de forma geral, é menor.
Nesse sentido, deve-se levar em conta também o
chamado "efeito da proteção de rebanho" – quanto mais jovens se
imunizarem antes do início da vida sexual, o nível de contágio das novas
gerações tende a ser menor e o vírus tende a circular menos, diminuindo a
prevalência do HPV.
Assim, de forma indireta, a vacinação também
diminuiria a incidência do câncer, poupando, em última instância, recursos do
SUS. "Por isso que vacinar os meninos (incluídos no ano passado no
programa de imunização) também é essencial, porque eles são vetores de
transmissão", destaca o especialista.
À frente do Projeto HPV, no hospital universitário
da Universidade Federal de Santa Catarina (UFSC), Fedrizzi destaca o caso
bem-sucedido de Florianópolis, em que as secretarias de saúde e educação se
juntaram para trazer a vacinação de volta para as escolas e conseguiram cumprir
a meta de 80% de cobertura.
"Diante do problema para mobilizar as equipes
(dos postos de saúde) para irem às salas de aula, Floripa criou o 'dia de a
escola ir ao posto'", diz ele.
'Os antivacina não são problema no Brasil' - A vacina distribuída no Brasil é quadrivalente. Ela imuniza
contra dois tipos do vírus do HPV considerados de alto risco, o 16 e 18,
apontados como responsáveis por 70% dos casos de câncer de colo de útero, e
contra os dois tipos de baixo risco responsáveis por 90% das verrugas genitais,
o 6 e 11.
É fornecida gratuitamente para meninas com idade
entre 9 e 14 anos e para meninos entre 11 e 14 anos. Na rede privada, cada dose
custa por volta de R$ 200.
A vacina do SUS é da marca Gardasil, produzida pelo
laboratório Merck Sharp and Dohme (MSD) em parceria com o Instituto Butantan. O
acordo fechado pelo Ministério da Saúde em 2013 com a empresa americana prevê
transferência de tecnologia para que o Brasil, nos próximos anos, se torne
autossuficiente na produção do medicamento.
Ele praticamente não apresenta efeitos colaterais,
diz Fedrizzi, por se tratar de uma vacina recombinante – que não usa, por
exemplo, o vírus atenuado na composição, mas partes do organismo.
Apesar de casos sem relação com a vacina terem
provocado alguma reação contrária a ela no início da campanha, em 2014, o
impacto das pessoas "antivacina" na baixa cobertura é pequeno, afirma
o médico.
O episódio de paralisia em três meninas vacinadas
em Bertioga (SP) naquele ano, que chegou a assustar alguns pais,
comprovadamente não estavam ligados à imunização, destaca Fedrizzi.
"Esse não é um problema nosso. Uma pesquisa
recente mostra que, na França, 41% da população desconfia das vacinas. No
Brasil, esse percentual é de 4%. A questão aqui é outra", concorda
Ballalai, da Sociedade Brasileira de Imunizações.
"O único efeito colateral (mais significativo)
pode ser psicossomático", destaca Richtmann, infectologista do Emílio
Ribas, referindo-se ao "medo de agulha", que pode fazer com que
alguns adolescentes passem mal. (BBC)




Nenhum comentário:
Postar um comentário